검색결과
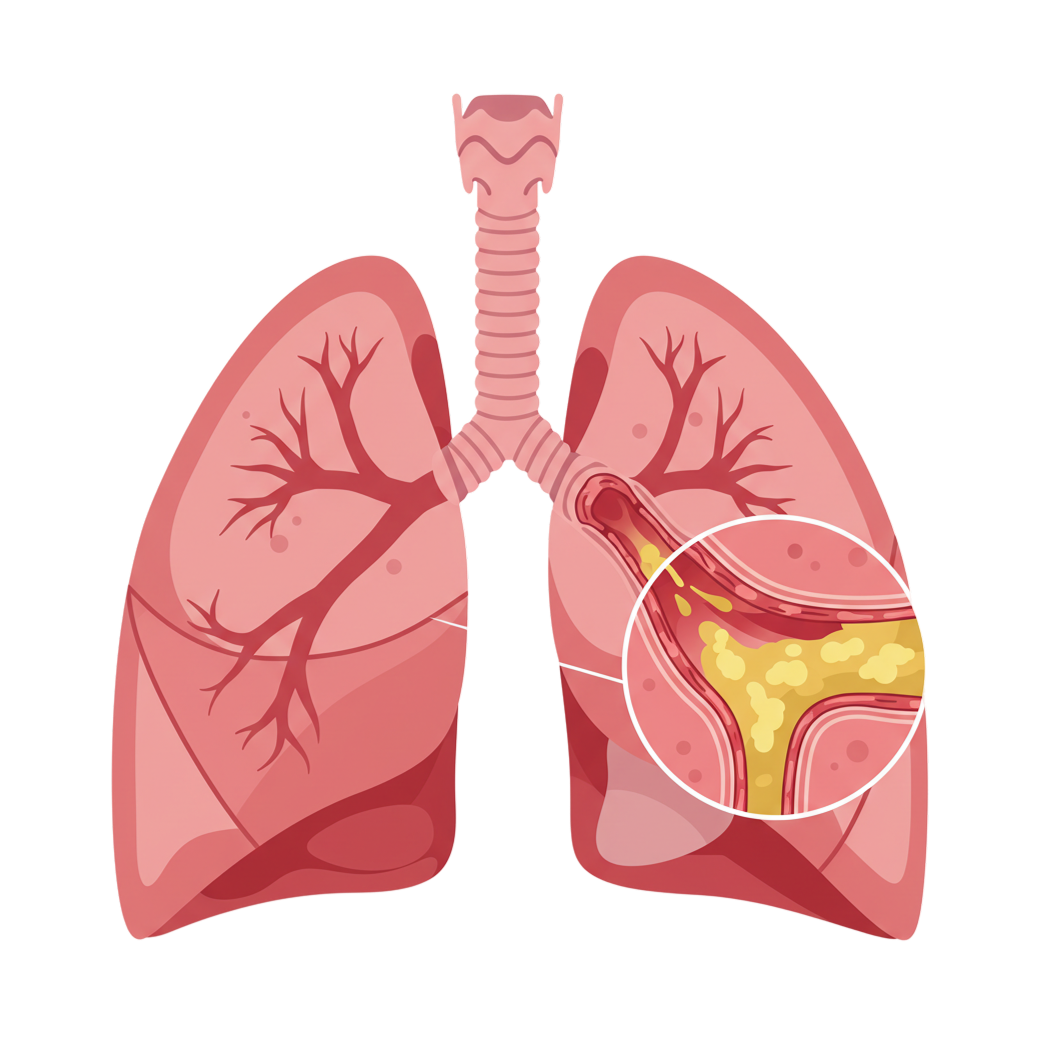
4천식은 호흡 곤란을 일으키는 염증성 기도 폐쇄 질환으로, 기관지가 수축되어 기침, 천명, 호흡곤란 등의 증상이 반복적으로 나타나는 만성 질환입니다. 천식 환자는 기도의 염증과 좁아짐으로 인해 숨을 들이마실 때나 내쉬는 순간에 쌕쌕거리는 소리(천명)가 발생하며, 이는 특히 밤이나 새벽에 더 심해지는 경향이 있습니다. 천식은 유전적 요인과 환경적 요인이 복합적으로 작용하여 발생하며, 전 세계적으로 많은 수의 환자를 보유하고 있는 대표적인 호흡기 질환 중 하나입니다.
천식의 원인은 여러 가지 요인이 복합적으로 작용하여 발생합니다. 주요 원인은 다음과 같습니다.
- 유전적 요인: 가족 중에 천식 환자가 있는 경우, 유전적 소인으로 인해 천식 발병 위험이 높아집니다.
- 알레르기 요인: 먼지, 꽃가루, 진드기, 반려동물의 털 등과 같은 알레르겐에 노출되면 면역 반응이 과민하게 일어나 기관지 염증이 생깁니다.
- 환경적 요인: 공기 오염, 흡연, 화학물질, 찬 공기, 습도 변화 등은 천식 발작을 유발할 수 있습니다.
- 호흡기 감염: 바이러스 감염(예: 인플루엔자, 코로나19)은 천식 발작을 유발할 수 있습니다.
- 운동: 운동 후 천식 증상이 나타나는 경우도 있으며, 이는 운동 유발성 천식으로 분류됩니다.
- 기타: 스트레스, 특정 약물(NSAIDs, 베타차단제 등), 생리주기 변화 등도 영향을 줄 수 있습니다.
천식의 증상은 개인에 따라 차이가 있지만, 일반적으로 다음과 같은 증상이 나타납니다.
- 천명: 숨을 들이쉬고 내쉬는 순간에 '쌕쌕'거리는 소리가 발생합니다.
- 호흡곤란: 숨을 쉬는 데 어려움을 느끼며, 특히 밤이나 새벽에 심해집니다.
- 기침: 특히 밤이나 새벽에 심해지는 마른기침이 특징입니다.
- 가슴 답답함: 조이는 느낌이나 무거운 압박감을 호소할 수 있습니다.
- 가래: 경우에 따라 끈적한 가래가 동반되기도 합니다.
이러한 증상은 특정 유발 요인에 노출되었을 때 갑작스럽게 나타나며, 심한 경우 호흡이 멈추는 상황(천식 발작)으로 이어질 수 있어 주의가 필요합니다.
천식의 진단은 환자의 증상, 병력, 검사 결과 등을 종합적으로 고려하여 이루어집니다. 주요 진단 방법은 다음과 같습니다.
- 호흡 검사: 폐 기능 검사(예: 호기량, 호흡 저항)를 통해 기도의 좁아짐 여부를 확인합니다.
- 알레르기 검사: 피부 검사나 혈액 검사를 통해 알레르겐에 대한 반응을 확인합니다.
- 기관지 자극 검사: 기관지를 좁히는 화학물질을 사용하여 기침이나 호흡 저하 여부를 확인합니다.
- 의료 기기 사용: 호흡기 기능을 측정하는 기기(예: 피스톤 호흡기)를 사용하여 정확한 진단을 도와줍니다.
- 의사의 진찰: 환자의 증상과 병력, 가족력 등을 종합적으로 평가하여 진단을 내립니다.
천식 치료는 증상 완화와 기도 염증 조절을 목표로 합니다. 치료 방법은 크게 약물 치료와 생활 습관 개선으로 나눌 수 있습니다.
- 약물 치료:
- 생활 습관 개선:
천식은 장기적인 관리가 필요한 질환입니다. 증상이 없는 시기에도 염증은 남아 있을 수 있어 꾸준한 치료가 중요합니다.
적절한 약물 치료와 환경 조절로 대부분의 환자는 증상 없이 일상생활을 유지할 수 있습니다. 다만 치료를 중단하거나 방심하면 증상이 악화되거나 심각한 발작으로 이어질 수 있습니다.
천식 환자는 다음과 같은 사항에 주의해야 합니다.
- 알레르겐 피하기: 먼지, 꽃가루, 진드기, 반려동물 털 등을 피하는 것이 중요합니다.
- 환경 관리: 실내 습도와 온도를 적절히 유지하고, 공기 오염이 심한 날에는 외출을 자제하는 것이 좋습니다.
- 운동 시 주의: 운동 전후로 천식 약물을 사용하고, 운동 후 증상이 나타날 경우 즉시 의료적 도움을 받는 것이 좋습니다.
- 정기적인 진료: 천식은 지속적인 관리가 필요하므로, 정기적으로 의료진과 상담하고 검사를 받는 것이 중요합니다.
- 스트레스 관리: 스트레스는 천식 발작을 유발할 수 있으므로, 적절한 휴식과 스트레스 관리가 필요합니다.
- 천식 발작 대처법 숙지: 천식 발작 시 대처 방법을 숙지하고, 응급 상황 발생 시 신속하게 대처해야 합니다.
- 예방 접종: 폐렴구균, 독감 등 감염성 질환 예방을 위한 예방 접종을 받는 것이 좋습니다.